- La toxoplasmosis la causa Toxoplasma gondii, un protozoo presente en todo el mundo.
- El 90 % de los adultos sanos infectados no tienen ningún síntoma.
- El riesgo real es en mujeres embarazadas (transmisión al feto) e inmunodeprimidos.
- Los gatos son el huésped definitivo, pero la carne cruda es la vía de contagio más frecuente.
- Tiene tratamiento efectivo cuando se diagnostica a tiempo.
La toxoplasmosis es de esas enfermedades que genera mucho miedo con poca información de calidad. Se acusa al gato del vecino, se prohíbe a embarazadas acercarse a mascotas, y sin embargo la mayor parte de los contagios en adultos pasa completamente desapercibida. Entender qué es realmente, cómo se contagia y cuándo hay que preocuparse cambia bastante la perspectiva.
Esta guía cubre todo lo que necesitas saber: el parásito en sí, sus vías de contagio, quiénes corren riesgo real, cómo se diagnostica y qué opciones de tratamiento existen. Si buscas información específica sobre otros parásitos intestinales y sus síntomas, también encontrarás guías completas en este sitio.
¿Qué es el Toxoplasma gondii?
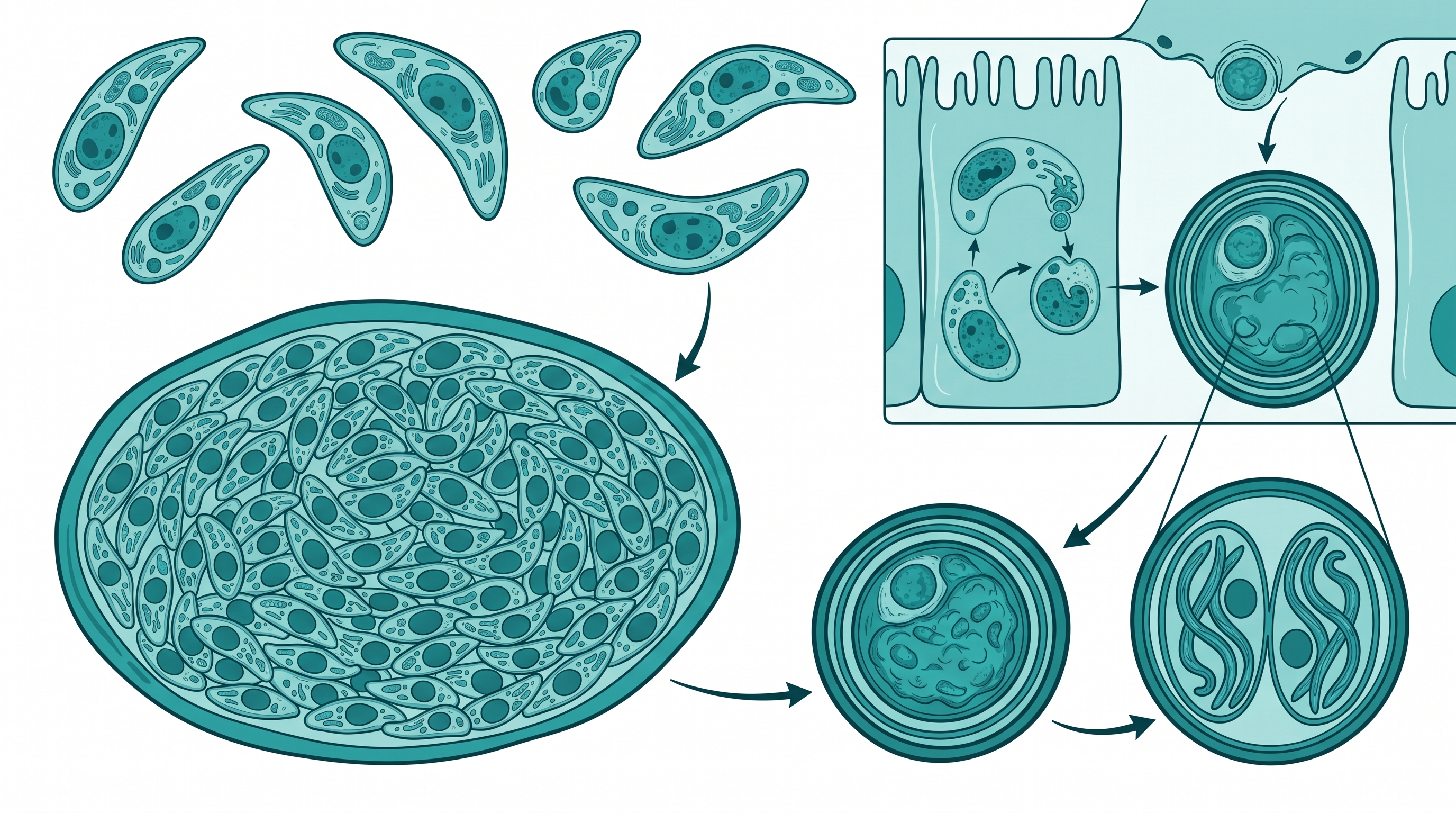
El Toxoplasma gondii es un protozoo intracelular obligado: un organismo microscópico de una sola célula que solo puede reproducirse dentro de células de otro ser vivo. Pertenece al filo Apicomplexa, el mismo que el Plasmodium (causante de la malaria) y el Cryptosporidium.
Su distribución es verdaderamente global. Según la OMS, se calcula que entre el 25 y el 30 % de la población mundial ha tenido contacto con el parásito en algún momento de su vida, con variaciones enormes según la región: en algunos países europeos las tasas de seroprevalencia superan el 50 %, mientras que en el Reino Unido o los países nórdicos son más bajas. En México, Colombia y otros países latinoamericanos se estiman tasas de entre el 30 y el 60 %.
El ciclo biológico: huésped definitivo e intermediarios
Para entender la toxoplasmosis hay que entender cómo vive el parásito. T. gondii tiene dos tipos de huéspedes:
- Huésped definitivo: los félidos (gatos domésticos y salvajes). Solo en el intestino de los gatos el parásito puede realizar su reproducción sexual y generar ooquistes — las formas infecciosas que salen con las heces.
- Huéspedes intermediarios: prácticamente cualquier mamífero de sangre caliente y muchas aves, incluidos los humanos. En estos huéspedes el parásito forma quistes en tejidos (músculos, cerebro, corazón) y puede permanecer latente durante toda la vida del hospedador.
Esta distinción importa mucho: los humanos son huéspedes intermediarios accidentales. No somos parte del ciclo "natural" del parásito, y no transmitimos la infección a otras personas en condiciones normales.
Cómo se contagia la toxoplasmosis
Hay tres vías principales de contagio en humanos. Cada una tiene su peso epidemiológico real, que no siempre coincide con lo que se escucha por ahí.
1. Ingestión de carne cruda o poco hecha
Es la vía más frecuente en países con acceso a carne. Los quistes de T. gondii se acumulan en el tejido muscular de animales infectados —cordero, cerdo, cabra y, en menor medida, vaca y pollo— y se transmiten al comer esa carne cruda o insuficientemente cocinada. El carpaccio, el steak tartar, los embutidos elaborados con carne no tratada al calor o los chorizos artesanales sin proceso de curación adecuado pueden ser vehículos.
Un punto que muchos desconocen: la congelación a -20 ºC durante al menos 24 horas destruye los quistes. Cocinar a más de 65 ºC en el interior también los elimina. El microondas no garantiza temperaturas homogéneas y no se considera método fiable.
2. Contacto con heces de gato
Un gato infectado por primera vez excreta ooquistes en sus heces durante 1 a 3 semanas, generalmente una sola vez en su vida. Los ooquistes maduran en el ambiente entre 1 y 5 días y luego permanecen infectivos en la tierra durante meses o años, según la humedad y la temperatura.
El contagio ocurre al ingerir ooquistes de forma accidental: limpiar el arenero sin guantes y sin lavarse bien las manos, trabajar en jardines o huertos donde defecan gatos, o consumir frutas y verduras contaminadas con tierra infectada.
Importante: acariciar a un gato no contagia. Los ooquistes solo están en las heces. El riesgo real está en la tierra del jardín y en el arenero mal gestionado, no en el contacto afectivo con la mascota.
3. Transmisión vertical (madre a hijo)
Si una mujer contrae la toxoplasmosis por primera vez durante el embarazo, el parásito puede cruzar la placenta e infectar al feto. Esta es la toxoplasmosis congénita, y sus consecuencias varían mucho según el trimestre en que ocurra la infección.
La infección establecida antes del embarazo no supone riesgo para el feto: los anticuerpos IgG protegen al bebé. El problema es la primoinfección durante la gestación.
- Acariciar o convivir normalmente con un gato adulto
- La saliva, el aire, los estornudos o los arañazos del gato
- El contacto casual entre personas (abrazos, besos)
- La lactancia materna (salvo casos de primoinfección grave, muy raros)
El papel de los gatos: mitos y realidad
La relación gato-toxoplasmosis está tan sobredimensionada en el imaginario popular que merece un apartado propio.
¿Cuándo es un gato infeccioso?
Un gato solo excreta ooquistes cuando se infecta por primera vez, generalmente al comer un ratón o pájaro infectado. Ese período de excreción dura entre 1 y 3 semanas, y suele ocurrir cuando el gato es joven y tiene acceso al exterior. Un gato adulto de interior que nunca come presas crudas raramente se infecta, y si ya pasó la primoinfección, no vuelve a excretar ooquistes.
Por tanto, los gatos domésticos adultos que viven en pisos, se alimentan con pienso o comida enlatada y no cazan representan un riesgo muy bajo. El riesgo aumenta con los gatos callejeros o de granja que cazan activamente.
¿Debo deshacerme de mi gato si estoy embarazada?
La respuesta de cualquier ginecólogo o infectólogo con criterio es no. La medida más sensata es delegar la limpieza del arenero a otra persona durante el embarazo, o hacerla con guantes y lavarse bien las manos. El riesgo de contagiarse por convivir con un gato doméstico adulto es estadísticamente muy bajo.
Lo que sí importa más en embarazadas es la precaución con la carne poco cocinada, los embutidos no tratados y trabajar en el jardín sin guantes. Según los estudios epidemiológicos, estas vías son responsables de la mayoría de las primoinfecciones, no el gato de casa.
Síntomas: depende mucho de quién eres
La clínica de la toxoplasmosis varía drásticamente según el estado inmunitario y el momento del contagio. No es la misma enfermedad en una persona sana, en una embarazada, en un feto o en alguien con el sistema inmunitario comprometido.
En personas inmunocompetentes
La inmensa mayoría de los casos — entre el 80 y el 90 % — son completamente asintomáticos. Cuando hay síntomas, el cuadro más frecuente es el síndrome mononucleósido:
- Ganglios linfáticos aumentados de tamaño, especialmente en el cuello (linfadenopatía cervical)
- Fatiga y malestar general de varias semanas de duración
- Fiebre leve o febrícula
- Dolor muscular (mialgia)
- Dolor de garganta ocasional
Este cuadro es indistinguible clínicamente de la mononucleosis por VEB o de una infección por CMV. Muchos casos de toxoplasmosis ni se diagnostican. El cuadro se resuelve solo en semanas, sin secuelas.
Toxoplasmosis ocular
Es la forma más frecuente en personas con buena inmunidad después de la asintomática. Produce una coriorretinitis — inflamación de la retina y la coroides — que puede manifestarse con:
- Visión borrosa o pérdida de agudeza visual
- Moscas volantes (miodesopsias) o destellos
- Dolor ocular, especialmente al mover el ojo
- Fotofobia (sensibilidad a la luz)
La coriorretinitis toxoplásmica puede ser una infección primaria o una reactivación de quistes latentes en la retina — especialmente frecuente en países con alta seroprevalencia como Brasil. Requiere tratamiento urgente porque puede causar pérdida de visión permanente si afecta a la mácula.
Si tienes cualquier pérdida de visión repentina o alteración visual, consulta un oftalmólogo cuanto antes. Puedes orientarte sobre síntomas de infecciones parasitarias en nuestra guía de cómo saber si tengo parásitos.
Toxoplasmosis en inmunodeprimidos
En personas con SIDA (CD4 < 100 células/µL), receptores de trasplantes o pacientes con tratamientos inmunosupresores, la toxoplasmosis puede ser devastadora. Lo habitual no es una infección nueva, sino la reactivación de quistes latentes que el sistema inmunitario ya no controla.
La encefalitis toxoplásmica es la manifestación más grave: múltiples lesiones cerebrales con cefalea intensa, fiebre, convulsiones, confusión, déficit neurológico focal. Es una emergencia médica. Otras formas incluyen neumonitis toxoplásmica y afectación ocular bilateral.
Toxoplasmosis congénita
Cuando una embarazada tiene la primoinfección, el parásito puede pasar al feto. Las consecuencias dependen del trimestre:
| Trimestre | Riesgo de transmisión | Gravedad si transmite |
|---|---|---|
| 1er trimestre | 10-15 % | Alta: aborto, lesiones graves |
| 2º trimestre | 30-40 % | Media: hidrocefalia, calcificaciones |
| 3er trimestre | 60-70 % | Baja: mayoría asintomáticos al nacer |
Las manifestaciones de la toxoplasmosis congénita pueden incluir: hidrocefalia o microcefalia, calcificaciones intracraneales (visibles en ecografía), coriorretinitis (riesgo de ceguera), convulsiones neonatales, y retraso del desarrollo neurológico. Muchos niños infectados en el tercer trimestre parecen sanos al nacer pero desarrollan problemas oculares o neurológicos en la infancia si no se tratan.
Cualquier episodio febril prolongado, adenopatías o síndrome pseudogripal en una embarazada sin serología previa de toxoplasma debe evaluarse con serología urgente. El tiempo entre el contagio y el inicio del tratamiento es determinante para reducir el riesgo fetal.
Diagnóstico de la toxoplasmosis
El diagnóstico se basa principalmente en pruebas serológicas — detección de anticuerpos en sangre — combinadas con el contexto clínico. La interpretación correcta requiere experiencia porque los valores de IgM e IgG tienen sus trampas.
Serología: IgM e IgG
- IgM anti-Toxoplasma: aparece en las primeras semanas de la infección aguda y suele desaparecer en 6-12 meses, aunque puede persistir años con títulos bajos. Una IgM positiva indica infección reciente probable, pero no lo confirma sin más datos.
- IgG anti-Toxoplasma: aparece unas semanas después de la IgM, alcanza su pico y se estabiliza de por vida. Una IgG positiva con IgM negativa indica infección pasada y, en una embarazada, ausencia de riesgo para el feto.
- Avidez de IgG: prueba crucial en embarazadas con IgM positiva. Una avidez alta indica que la infección ocurrió hace más de 4 meses, lo que en muchos casos descarta riesgo fetal en el trimestre actual.
El patrón más preocupante en el embarazo es IgM positiva + IgG negativa o con avidez baja: sugiere primoinfección reciente y requiere actuación inmediata.
PCR
La PCR en líquido amniótico (amniocentesis) es la prueba de referencia para confirmar la transmisión fetal cuando la madre tiene una primoinfección confirmada. Se realiza a partir de la semana 18 y tiene una sensibilidad del 90 % aproximadamente. Un resultado positivo confirma la infección fetal y orienta el tratamiento.
La PCR también se usa en sangre, LCR y tejido cerebral para diagnosticar la encefalitis toxoplásmica en inmunodeprimidos.
Imagen (en inmunodeprimidos)
La resonancia magnética cerebral es la técnica de elección cuando se sospecha encefalitis toxoplásmica: muestra lesiones en anillo con edema perilesional, típicamente múltiples y bilaterales. El TAC con contraste también es útil pero menos sensible.
Tratamiento de la toxoplasmosis
Las personas sanas con toxoplasmosis asintomática o con linfadenopatía leve no requieren tratamiento específico. El sistema inmunitario controla la infección sin ayuda. Cuando el tratamiento es necesario, los fármacos de elección son:
Pirimetamina + sulfadiazina
La combinación estándar para la toxoplasmosis activa en adultos no embarazados. La pirimetamina inhibe la enzima dihidrofolato reductasa del parásito, bloqueando su metabolismo del ácido fólico. La sulfadiazina actúa en el mismo punto por otro mecanismo, y su combinación es sinérgica. Se añade ácido folínico (no fólico) para proteger la médula ósea de los efectos mielosupresores de la pirimetamina.
Este régimen es el de elección para la encefalitis toxoplásmica en pacientes con SIDA y para la toxoplasmosis ocular grave. La duración varía: 6 semanas en la forma ocular estándar, indefinida (profilaxis secundaria) en el paciente con SIDA hasta que los CD4 superen 200.
Espiramicina (en embarazadas)
La espiramicina es el fármaco de primera elección cuando se confirma o sospecha una primoinfección durante el embarazo. No atraviesa bien la placenta — lo que limita su eficacia contra la infección fetal — pero se concentra mucho en la placenta y reduce el riesgo de transmisión al feto. Se usa como puente hasta poder realizar la amniocentesis y confirmar si hay infección fetal.
Si la amniocentesis confirma infección fetal, se cambia a pirimetamina + sulfadiazina + ácido folínico, que sí atraviesa la placenta y trata directamente al feto. Este régimen está contraindicado en el primer trimestre por teratogenicidad, así que se mantiene la espiramicina hasta la semana 14-18.
Tratamiento del recién nacido con toxoplasmosis congénita
Los neonatos diagnosticados con toxoplasmosis congénita, incluso asintomáticos al nacer, se tratan con pirimetamina + sulfadiazina + ácido folínico durante 12 meses. El objetivo es prevenir o minimizar las complicaciones neurológicas y oculares tardías. Los estudios muestran que el tratamiento precoz mejora significativamente el pronóstico ocular y neurológico.
Para entender más sobre cómo tratar las infecciones parasitarias en general, consulta nuestra guía de desparasitación natural y convencional.
Cómo prevenir la toxoplasmosis
Las medidas de prevención son sencillas y muy eficaces. La mayoría se basan en interrumpir las vías de contagio conocidas.
En la cocina
- Cocinar la carne hasta que el interior alcance al menos 65-70 ºC (color marrón uniforme, sin zonas rosadas).
- Congelar la carne a -20 ºC durante al menos 24 horas antes de consumirla cruda o poco cocinada.
- Lavarse las manos con agua y jabón tras manipular carne cruda.
- Limpiar bien los utensilios y las tablas de cortar que hayan contactado con carne cruda.
- Lavar frutas y verduras con abundante agua, especialmente las que van a consumirse crudas.
Con el gato
- Limpiar el arenero a diario: los ooquistes necesitan entre 1 y 5 días para volverse infecciosos. La limpieza diaria los elimina antes de que maduren.
- Usar guantes para limpiar el arenero y lavarse las manos después.
- Las embarazadas deberían delegar esta tarea siempre que sea posible.
- No es necesario deshacerse del gato: el riesgo real de un gato doméstico adulto y bien cuidado es mínimo.
En el jardín
- Usar guantes cuando se trabaja con tierra, especialmente si hay gatos en la zona.
- Lavarse bien las manos tras jardinería o cualquier contacto con tierra.
- Cubrir los areneros y zonas de juego infantiles para evitar que los gatos defequen en ellas.
En el embarazo
Las embarazadas sin serología previa deberían hacerse un control serológico al inicio del embarazo para conocer su estado inmunitario. Si la serología es negativa (IgG negativa), no existe inmunidad y deben extremarse las precauciones durante toda la gestación.
En España y en muchos países latinoamericanos, el cribado de toxoplasma en el primer trimestre está incluido en el seguimiento rutinario del embarazo. Si resides en un país donde no es obligatorio, pídelo expresamente a tu ginecólogo.
Para más información sobre cómo identificar infecciones parasitarias de forma general, consulta también nuestra guía sobre la giardia intestinalis y la tenia solitaria, otros parásitos frecuentes con mecanismos de transmisión similares.
Preguntas frecuentes sobre toxoplasmosis
¿La toxoplasmosis se cura sola?
En personas inmunocompetentes, sí. La gran mayoría de los casos se resuelven solos sin tratamiento en pocas semanas. El sistema inmunitario forma quistes latentes que controla de por vida. Solo se trata cuando hay síntomas significativos, afectación ocular, inmunodepresión o embarazo.
¿Puedo tener toxoplasmosis sin saberlo?
Perfectamente. Entre el 80 y el 90 % de los casos en adultos sanos son asintomáticos. La única forma de saber si has tenido contacto con el parásito es una analítica de sangre que detecte anticuerpos IgG. Muchas personas descubren que son seropositivas en una analítica rutinaria o al inicio del embarazo.
¿Los gatos siempre contagian toxoplasmosis?
No. Un gato solo excreta ooquistes durante 1-3 semanas, generalmente cuando es joven y se infecta por primera vez al comer una presa. Un gato doméstico adulto que ya pasó su primoinfección no excreta ooquistes. El riesgo real está en gatos jóvenes que cazan activamente y en las heces frescas del arenero, no en el contacto físico con el animal.
¿Si tuve toxoplasmosis antes del embarazo, estoy protegida?
En la gran mayoría de los casos, sí. Una IgG positiva antes del embarazo indica inmunidad establecida, y el riesgo de transmisión fetal es prácticamente nulo en mujeres inmunocompetentes. Existen raras excepciones que el ginecólogo evaluará según el contexto.
¿Cuánto tiempo dura el tratamiento de la toxoplasmosis?
En la toxoplasmosis aguda sintomática en adultos sanos: 4-6 semanas. En la forma ocular: 6 semanas con seguimiento oftalmológico. En la encefalitis toxoplásmica del paciente con SIDA: inducción 6 semanas + profilaxis secundaria indefinida hasta recuperar CD4. En el neonato con toxoplasmosis congénita: 12 meses.
¿La toxoplasmosis es siempre grave?
No. En personas con buena inmunidad, la toxoplasmosis es una enfermedad leve o asintomática en la mayoría de los casos. La gravedad está reservada para las formas congénitas, los pacientes inmunodeprimidos y la toxoplasmosis ocular no tratada. El miedo generalizado supera con creces el riesgo real en la población general.
Conclusión
La toxoplasmosis es una infección muy frecuente que, en la mayoría de los adultos sanos, pasa sin ningún síntoma ni consecuencia. Entender sus verdaderas vías de contagio y quién está en riesgo real permite tomar medidas proporcionadas: precauciones sensatas con la carne y el arenero, seguimiento adecuado durante el embarazo, y no pánico injustificado hacia los gatos de casa.
Si sospechas que puedes haber tenido contacto reciente con el parásito, o si estás embarazada y no sabes tu estado inmunitario frente a la toxoplasmosis, la primera medida es siempre una analítica de sangre. Puedes orientarte sobre cuándo preocuparte por infecciones parasitarias en general en nuestra guía sobre parásitos intestinales: síntomas y tratamiento.